Памятка по профилактике менингококковой инфекции
Менингококковая инфекция – это острое инфекционное заболевание с воздушно-капельным механизмом передачи.
Источником инфекции является только человек:
а) больные генерализованными формами – (около 1 % от общего числа инфицированных лиц)
б) лица, страдающие менингококковым назофарингитом (до 30% от общего числа инфицированных лиц)
в) «здоровые» носители – лица, выделяющие менингококки и не имеющие воспалительных изменений в носоглотке.
Больной становится опасным для окружающих с первых дней заболевания. Наиболее интенсивно выделяется возбудитель в продромальный периоде, когда воспалительный процесс протекает в виде назофарингита, длительность заразного периода – около двух недель. Наиболее опасным источником инфекции является больной генерализованной формой.
Передача менингококка от больного человека и носителя здоровому происходит во время дыхания, разговора, при кашле, чихании. Заражению благоприятствуют скученность, тесный контакт между людьми в закрытых помещениях (школах, казармах, общежитиях и т. п.).
Болезнь начинается с озноба, подъема температуры, общей слабости. Основными симптомами назофарингита являются боль в горле, сухой кашель, заложенность носа, у части больных – скудное слизисто-гнойное отделяемое из носа. При попадании менингококка в кровь (генерализованная форма менингококковой инфекции) появляется боль в мышцах и суставах, сильная головная боль. Периодически отмечается рвота, не приносящая облегчения. Наиболее характерным симптомом является сыпь неправильной звездчатой формы, появляющаяся через 6-18 часов. При поражении оболочек головного мозга температура резко повышается до 38-40оС, рано появляется и быстро усиливается головная боль, становясь нестерпимой, возникает повторная рвота. Генерализованные формы инфекции могут привести к летальному исходу.
Больной менингококковым менингитом, а также менингококцемией, подлежит немедленной госпитализации в инфекционные отделения.
За контактными лицами устанавливается медицинское наблюдение в течение 10 дней, с ежедневной термометрией, осмотром носоглотки, кожных покровов.
В настоящее время при условии своевременного обращения за медицинской помощью лиц с лихорадочными явлениями, госпитализации и раннего лечения прогноз заболевания улучшается, летальность снижается. Поэтому необходимо внимательно следить за своим здоровьем, при первых признаках болезни обращаться за медицинской помощью.
Основной мерой защиты против менингококковой инфекции является вакцинация.

ПАМЯТКА ДЛЯ НАСЕЛЕНИЯ ПРОФИЛАКТИКА ЭНТЕРОВИРУСНОЙ ИНФЕКЦИИ Энтеровирусные инфекции (ЭВИ) представляют собой группу острых инфекционных заболеваний вирусной этиологии. Энтеровирусы отличаются высокой устойчивостью во внешней среде, сохраняют жизнеспособность в воде поверхностных водоемов и влажной почве до 2 месяцев. Источником инфекции является человек (больной или носитель). Среди заболевших ЭВИ преобладают дети. Вирус выделяется из носоглотки и с фекалиями. Для ЭВИ свойственна высокая контагиозность (заразность). Передача ЭВИ осуществляется преимущественно контактно-бытовым и воздушно-капельным путями, могут реализовываться водный и пищевой пути передачи. Заражение может произойти через грязные руки, воду, пищу. ЭВИ распространена повсеместно. Заболевание встречается в виде единичных случаев и групповых заболеваний (чаще в детских коллективах). Чтобы предупредить энтеровирусную инфекцию:
- Соблюдайте правила личной гигиены; мойте руки с мылом перед едой, после возвращения с улицы и посещения туалета; обрабатывайте руки, разрешенными для этих целей кожными антисептиками.
- Пользуйтесь индивидуальной посудой, держите в чистоте детские соски, предметы ухода за детьми, игрушки.
- Чаще проветривайте помещения, регулярную проводите влажную уборку.
- При лечении заболевшего энтеровирусной инфекцией в домашних условиях обязательно проведение текущей дезинфекции с использованием дезинфекционных средств, эффективных против вирусов.
- Соблюдайте «респираторный этикет»: при кашле и чихании рекомендуется прикрывать нос и рот одноразовыми платками и выбрасывать их в урну после использования, затем вымыть руки или обработать влажной салфеткой.
- Купайтесь только в разрешенных для этих целей местах. При купании в открытых водоемах, плавательных бассейнах исключайте попадание воды в полость рта.
- Употребляйте для питья только бутилированную или кипяченую воду, напитки в фабричной упаковке.
- Приобретайте продукты в установленных местах, доброкачественные. Обращайте внимание на сроки годности и температуру хранения.
- Тщательно мойте фрукты и овощи водой гарантированного качества (бутилированная, кипяченая).
- Ограничьте контакты детей раннего возраста, сократите время пребывания в местах массового скопления людей и в общественном транспорте.
- В случае появления симптомов инфекционного заболевания необходимо своевременно обращаться за медицинской помощью, не заниматься самолечением.
ПАМЯТКА для населения по профилактике инфекций, передающихся клещами
Клещи в природе в этом году появились уже в марте, первые присасывания зарегистрированы в начале апреля. Пик активности клещей приходится на май-июнь, но укусы клещей возможны с конца марта по октябрь. Иксодовые клещи являются источником различных инфекционных болезней. В Тюменской области клещи могут быть источником клещевого вирусного энцефалита, клещевого боррелиоза (болезнь Лайма), моноцитарного эрлихиоза, гранулоцитарного анаплазмоза..
Клещи не прыгают и не летают. Для того, чтобы клещ попал на тело, надо пройти в непосредственной близости от него. Своих жертв клещи поджидают, сидя на земле или траве, выставив передние лапы, на которых находятся специальные органы чувств, реагирующие на тепло и запах. Когда мимо проходит потенциальная жертва, клещ вцепляется в нее передними лапами.
Попав на тело, клещ кусает не сразу. До присасывания клеща может пройти несколько часов. Если клещ будет вовремя замечен, то укуса можно избежать.
Безусловно, лучший способ профилактики этих инфекций — защита от укусов клещей.
Следует помнить, что клещи обитают не только в лесах, но и в парках, и на садовых участках. Могут быть клещи и в городах: на газонах, в траве вдоль обочин дорог. Клещи сидят на земле, на траве или на невысоких кустах. Клещи могут быть занесены домой животными; на ветках, на дачных или лесных цветочных букетах, вениках или траве; на одежде, в которой Вы гуляли в лесу. Дома клещ может укусить любого члена семьи, причем даже несколько суток спустя.
Укусил клещ: что делать?
Вы вернулись из лесу и обнаружили на теле впившегося клеща. Что делать?
Человеку, пострадавшему от укуса клеща, необходимо обратиться за медицинской помощью по месту жительства для удаления клеща, а также с целью назначении профилактического лечения в течение 72 часов после присасывания.
Если по какой-то причине у вас нет возможности обратиться за помощью в медицинское учреждение, то клеща придется удалять самостоятельно, причем, чем раньше Вы удалите впившегося паразита, тем лучше.
Существует несколько способов удаления клещей.
Удобнее всего удалять клеща изогнутым пинцетом, в принципе подойдет и любой другой пинцет. При этом клеща нужно захватить как можно ближе к хоботку, затем его аккуратно подтягивают, при этом вращая вокруг своей оси в удобную сторону. Обычно через 1-3 оборота клещ извлекается целиком вместе с хоботком. Если же клеща попытаться выдернуть, то велика вероятность его разрыва.
Если под рукой нет пинцета, то клеща можно удалить при помощи нитки. Прочную нитку завязывают в узел, как можно ближе к хоботку клеща, затем клеща извлекают, не спеша покачивая (пошатывая) в стороны и подтягивая его вверх. Резкие движения недопустимы.
Если под рукой нет ни пинцета, ни нитки, следует обхватить клеща пальцами (пальцы лучше обернуть чистым бинтом или носовым платочком) как можно ближе к коже. Чуть потяните клеща и вращайте его вокруг свой оси. После удаления клеща надо обязательно вымыть руки.
Капать на клеща маслом, керосином, прижигать клеща – бессмысленно и опасно. Органы дыхания у клеща закупорятся, и клещ отрыгнет содержимое брюшка, что увеличит риск попадания инфекции в ранку.
После удаления клеща кожу в месте его присасывания обрабатывают настойкой йода или спиртом, либо другим доступным антисептиком для кожи. Наложения повязки, как правило, не требуется.
В дальнейшем необходимо обратиться в медицинскую организацию для проведения экстренной иммунопрофилактики.
Меры индивидуальной профилактики при посещении лесных массивов:
- Немаловажное значение имеет одежда. Собираясь в лес, необходимо одеться так, чтобы уменьшить возможность заползания клещей под одежду. Штаны должны быть заправлены в сапоги, гольфы или носки — с плотной резинкой. Верхняя часть одежды должна быть заправлена в брюки, а манжеты рукавов плотно прилегать к руке. На голове желателен капюшон или другой головной убор (например, платок, концы которого следует заправлять под воротник). Лучше, чтобы одежда была светлой и однотонной, так как клещи на ней более заметны. При посещении мест, в которых могут быть клещи, лучше надеть закрытую обувь (сапоги, ботинки, кроссовки).
- В аптеках или магазинах можно приобрести различные репелленты, отпугивающие насекомых (комаров, мошек, слепней) и клещей. Их наносят на кожу или одежду, смывают после посещения леса. Время защиты, способ применения и противопоказания указаны на упаковке.
- Для защиты от клещей одежду обрабатывают препаратами, содержащими акарициды (вещества убивающие клещей). Такие препараты защищают от клещей неделю и более. После контакта с одеждой, обработанной антиклещевым препаратом, клещ погибает в течение нескольких минут. Обычно, такие препараты используют лица, профессионально связанные с посещением лесов и имеющие высокий риск встречи с клещами.
- Обычно клещи присасываются не сразу, поэтому необходимо не реже, чем через каждые 1,5 — 2 часа проводить само — и взаимоосмотры кожных покровов, обязательно-волосистой части головы и одежды. Размеры не напитавшегося кровью клеща 1 — 3 мм, напитавшегося – до 1 см.
- Вернувшись из леса или парка, снимите одежду, хорошо просмотрите ее — клещ может находиться в складках и швах. Внимательно осмотрите все тело — клещ может присосаться в любом месте, но чаще всего он присасываются там, где кожа наиболее тонкая и нежная: за ушами, на шее, под мышками, в волосистой части головы.
- Осматривайте домашних животных после прогулок, не позволяйте им ложится на постель. Клещей домой могут принести собаки, кошки и любые другие животные.
Важно знать, что уничтожать снятых клещей, раздавливая их пальцами, ни в коем случае нельзя. Через ссадины и микротрещины на поверхности рук можно занести опасную инфекцию.

 Вирусы гриппа и коронавирусной инфекции вызывают у человека респираторные заболевания разной тяжести. Симптомы заболевания аналогичны симптомам обычного (сезонного) гриппа. Тяжесть заболевания зависит от целого ряда факторов, в том числе от общего состояния организма и возраста.
Предрасположены к заболеванию: пожилые люди, маленькие дети, беременные женщины и люди, страдающие хроническими заболеваниями (астмой, диабетом, сердечно-сосудистыми заболеваниями), и с ослабленным иммунитетом.
ПРАВИЛО 1. ЧАСТО МОЙТЕ РУКИ С МЫЛОМ
Чистите и дезинфицируйте поверхности, используя бытовые моющие средства.
Гигиена рук — это важная мера профилактики распространения гриппа и коронавирусной инфекции. Мытье с мылом удаляет вирусы. Если нет возможности помыть руки с мылом, пользуйтесь спиртсодержащими или дезинфицирующими салфетками.
Чистка и регулярная дезинфекция поверхностей (столов, дверных ручек, стульев, гаджетов и др.) удаляет вирусы.
ПРАВИЛО 2. СОБЛЮДАЙТЕ РАССТОЯНИЕ И ЭТИКЕТ
Вирусы передаются от больного человека к здоровому воздушно -капельным путем (при чихании, кашле), поэтому необходимо соблюдать расстояние не менее 1 метра от больных.
Избегайте трогать руками глаза, нос или рот. Вирус гриппа и коронавирус распространяются этими путями.
Надевайте маску или используйте другие подручные средства защиты, чтобы уменьшить риск заболевания.
При кашле, чихании следует прикрывать рот и нос одноразовыми салфетками, которые после использования нужно выбрасывать.
Избегая излишние поездки и посещения многолюдных мест, можно уменьшить риск заболевания.
ПРАВИЛО 3. ВЕДИТЕ ЗДОРОВЫЙ ОБРАЗ ЖИЗНИ
Здоровый образ жизни повышает сопротивляемость организма к инфекции. Соблюдайте здоровый режим, включая полноценный сон, потребление пищевых продуктов богатых белками, витаминами и минеральными веществами, физическую активность.
ПРАВИЛО 4. ЗАЩИЩАЙТЕ ОРГАНЫ ДЫХАНИЯ СПОМОЩЬЮ МЕДИЦИНСКОЙ МАСКИ
Среди прочих средств профилактики особое место занимает ношение масок, благодаря которым ограничивается распространение вируса.
Медицинские маски для защиты органов дыхания используют:
— при посещении мест массового скопления людей, поездках в общественном транспорте в период роста заболеваемости острыми респираторными вирусными инфекциями;
— при уходе за больными острыми респираторными вирусными инфекциями;
— при общении с лицами с признаками острой респираторной вирусной инфекции;
— при рисках инфицирования другими инфекциями, передающимися воздушно-капельным путем.
КАК ПРАВИЛЬНО НОСИТЬ МАСКУ?
Маски могут иметь разную конструкцию. Они могут быть одноразовыми или могут применяться многократно. Есть маски, которые служат 2, 4, 6 часов. Стоимость этих масок различная, из-за различной пропитки. Но нельзя все время носить одну и ту же маску, тем самым вы можете инфицировать дважды сами себя. Какой стороной внутрь носить медицинскую маску — непринципиально.
Чтобы обезопасить себя от заражения, крайне важно правильно ее носить:
— маска должна тщательно закрепляться, плотно закрывать рот и нос, не оставляя зазоров;
— старайтесь не касаться поверхностей маски при ее снятии, если вы ее коснулись, тщательно вымойте руки с мылом или спиртовым средством;
— влажную или отсыревшую маску следует сменить на новую, сухую;
— не используйте вторично одноразовую маску;
— использованную одноразовую маску следует немедленно выбросить в отходы.
При уходе за больным, после окончания контакта с заболевшим, маску следует немедленно снять. После снятия маски необходимо незамедлительно и тщательно вымыть руки.
Маска уместна, если вы находитесь в месте массового скопления людей, в общественном транспорте, а также при уходе за больным, но она нецелесообразна на открытом воздухе.
Во время пребывания на улице полезно дышать свежим воздухом и маску надевать не стоит.
Вместе с тем, медики напоминают, что эта одиночная мера не обеспечивает полной защиты от заболевания. Кроме ношения маски необходимо соблюдать другие профилактические меры.
ПРАВИЛО 5. ЧТО ДЕЛАТЬ В СЛУЧАЕ ЗАБОЛЕВАНИЯ ГРИППОМ, КОРОНАВИРУСНОЙ ИНФЕКЦИЕЙ?
Оставайтесь дома и срочно обращайтесь к врачу.
Следуйте предписаниям врача, соблюдайте постельный режим и пейте как можно больше жидкости.
КАКОВЫ СИМПТОМЫ ГРИППА/КОРОНАВИРУСНОЙ ИНФЕКЦИИвысокая температура тела, озноб,головная боль, слабость, заложенность носа, кашель,затрудненное дыхание, боли в мышцах, конъюнктивит.
В некоторых случаях могут быть симптомы желудочно-кишечных расстройств: тошнота, рвота, диарея.
КАКОВЫ ОСЛОЖНЕНИЯ
Среди осложнений лидирует вирусная пневмония. Ухудшение состояния при вирусной пневмонии идёт быстрыми темпами, и у многих пациентов уже в течение 24 часов развивается дыхательная недостаточность, требующая немедленной респираторной поддержки с механической вентиляцией лёгких.
Быстро начатое лечение способствует облегчению степени тяжести болезни.
ЧТО ДЕЛАТЬ ЕСЛИ В СЕМЬЕ КТО-ТО ЗАБОЛЕЛ ГРИППОМ/
КОРОНАВИРУСНОЙ ИНФЕКЦИЕЙ?
Вызовите врача.
Выделите больному отдельную комнату в доме. Если это невозможно, соблюдайте расстояние не менее 1 метра от больного.
Ограничьте до минимума контакт между больным и близкими, особенно детьми, пожилыми людьми и лицами, страдающими хроническими заболеваниями.
Часто проветривайте помещение.
Сохраняйте чистоту, как можно чаще мойте и дезинфицируйте поверхности бытовыми моющими средствами.
Часто мойте руки с мылом.
Ухаживая за больным, прикрывайте рот и нос маской или другими защитными средствами (платком, шарфом и др.).
Ухаживать за больным должен только один член семьи.
Вирусы гриппа и коронавирусной инфекции вызывают у человека респираторные заболевания разной тяжести. Симптомы заболевания аналогичны симптомам обычного (сезонного) гриппа. Тяжесть заболевания зависит от целого ряда факторов, в том числе от общего состояния организма и возраста.
Предрасположены к заболеванию: пожилые люди, маленькие дети, беременные женщины и люди, страдающие хроническими заболеваниями (астмой, диабетом, сердечно-сосудистыми заболеваниями), и с ослабленным иммунитетом.
ПРАВИЛО 1. ЧАСТО МОЙТЕ РУКИ С МЫЛОМ
Чистите и дезинфицируйте поверхности, используя бытовые моющие средства.
Гигиена рук — это важная мера профилактики распространения гриппа и коронавирусной инфекции. Мытье с мылом удаляет вирусы. Если нет возможности помыть руки с мылом, пользуйтесь спиртсодержащими или дезинфицирующими салфетками.
Чистка и регулярная дезинфекция поверхностей (столов, дверных ручек, стульев, гаджетов и др.) удаляет вирусы.
ПРАВИЛО 2. СОБЛЮДАЙТЕ РАССТОЯНИЕ И ЭТИКЕТ
Вирусы передаются от больного человека к здоровому воздушно -капельным путем (при чихании, кашле), поэтому необходимо соблюдать расстояние не менее 1 метра от больных.
Избегайте трогать руками глаза, нос или рот. Вирус гриппа и коронавирус распространяются этими путями.
Надевайте маску или используйте другие подручные средства защиты, чтобы уменьшить риск заболевания.
При кашле, чихании следует прикрывать рот и нос одноразовыми салфетками, которые после использования нужно выбрасывать.
Избегая излишние поездки и посещения многолюдных мест, можно уменьшить риск заболевания.
ПРАВИЛО 3. ВЕДИТЕ ЗДОРОВЫЙ ОБРАЗ ЖИЗНИ
Здоровый образ жизни повышает сопротивляемость организма к инфекции. Соблюдайте здоровый режим, включая полноценный сон, потребление пищевых продуктов богатых белками, витаминами и минеральными веществами, физическую активность.
ПРАВИЛО 4. ЗАЩИЩАЙТЕ ОРГАНЫ ДЫХАНИЯ СПОМОЩЬЮ МЕДИЦИНСКОЙ МАСКИ
Среди прочих средств профилактики особое место занимает ношение масок, благодаря которым ограничивается распространение вируса.
Медицинские маски для защиты органов дыхания используют:
— при посещении мест массового скопления людей, поездках в общественном транспорте в период роста заболеваемости острыми респираторными вирусными инфекциями;
— при уходе за больными острыми респираторными вирусными инфекциями;
— при общении с лицами с признаками острой респираторной вирусной инфекции;
— при рисках инфицирования другими инфекциями, передающимися воздушно-капельным путем.
КАК ПРАВИЛЬНО НОСИТЬ МАСКУ?
Маски могут иметь разную конструкцию. Они могут быть одноразовыми или могут применяться многократно. Есть маски, которые служат 2, 4, 6 часов. Стоимость этих масок различная, из-за различной пропитки. Но нельзя все время носить одну и ту же маску, тем самым вы можете инфицировать дважды сами себя. Какой стороной внутрь носить медицинскую маску — непринципиально.
Чтобы обезопасить себя от заражения, крайне важно правильно ее носить:
— маска должна тщательно закрепляться, плотно закрывать рот и нос, не оставляя зазоров;
— старайтесь не касаться поверхностей маски при ее снятии, если вы ее коснулись, тщательно вымойте руки с мылом или спиртовым средством;
— влажную или отсыревшую маску следует сменить на новую, сухую;
— не используйте вторично одноразовую маску;
— использованную одноразовую маску следует немедленно выбросить в отходы.
При уходе за больным, после окончания контакта с заболевшим, маску следует немедленно снять. После снятия маски необходимо незамедлительно и тщательно вымыть руки.
Маска уместна, если вы находитесь в месте массового скопления людей, в общественном транспорте, а также при уходе за больным, но она нецелесообразна на открытом воздухе.
Во время пребывания на улице полезно дышать свежим воздухом и маску надевать не стоит.
Вместе с тем, медики напоминают, что эта одиночная мера не обеспечивает полной защиты от заболевания. Кроме ношения маски необходимо соблюдать другие профилактические меры.
ПРАВИЛО 5. ЧТО ДЕЛАТЬ В СЛУЧАЕ ЗАБОЛЕВАНИЯ ГРИППОМ, КОРОНАВИРУСНОЙ ИНФЕКЦИЕЙ?
Оставайтесь дома и срочно обращайтесь к врачу.
Следуйте предписаниям врача, соблюдайте постельный режим и пейте как можно больше жидкости.
КАКОВЫ СИМПТОМЫ ГРИППА/КОРОНАВИРУСНОЙ ИНФЕКЦИИвысокая температура тела, озноб,головная боль, слабость, заложенность носа, кашель,затрудненное дыхание, боли в мышцах, конъюнктивит.
В некоторых случаях могут быть симптомы желудочно-кишечных расстройств: тошнота, рвота, диарея.
КАКОВЫ ОСЛОЖНЕНИЯ
Среди осложнений лидирует вирусная пневмония. Ухудшение состояния при вирусной пневмонии идёт быстрыми темпами, и у многих пациентов уже в течение 24 часов развивается дыхательная недостаточность, требующая немедленной респираторной поддержки с механической вентиляцией лёгких.
Быстро начатое лечение способствует облегчению степени тяжести болезни.
ЧТО ДЕЛАТЬ ЕСЛИ В СЕМЬЕ КТО-ТО ЗАБОЛЕЛ ГРИППОМ/
КОРОНАВИРУСНОЙ ИНФЕКЦИЕЙ?
Вызовите врача.
Выделите больному отдельную комнату в доме. Если это невозможно, соблюдайте расстояние не менее 1 метра от больного.
Ограничьте до минимума контакт между больным и близкими, особенно детьми, пожилыми людьми и лицами, страдающими хроническими заболеваниями.
Часто проветривайте помещение.
Сохраняйте чистоту, как можно чаще мойте и дезинфицируйте поверхности бытовыми моющими средствами.
Часто мойте руки с мылом.
Ухаживая за больным, прикрывайте рот и нос маской или другими защитными средствами (платком, шарфом и др.).
Ухаживать за больным должен только один член семьи.Вакцинация – это единственный способ защиты от кори.
Корь является крайне заразной вирусной инфекцией, которой болеют только люди. Заболеть может как ребенок, так и взрослый.
Преимущественно корью болеют в детском возрасте, причем наибольшее число заболеваний приходится на возраст до 5 лет.
Корь остается одной из основных причин смерти среди детей раннего возраста во всем мире.
Возбудитель инфекции – вирус, инфицирующий слизистую оболочку, а затем распространяющийся по организму. Вне организма вирус неустойчив. Крайне чувствителен к высушиванию.
Вирус интенсивно размножается в клетках слизистой оболочки дыхательных путей.
Восприимчивость к кори чрезвычайно высокая.
Единственный источник инфекции — больной человек, выделяющий вирус с капельками слюны во время чихания, кашля. Больной является заразным в продромальном периоде и до 3-5-го дня после начала высыпаний. Общая продолжительность заразного периода около 8 дней.
При осложнениях, которыми может сопровождаться болезнь, возможно удлинение заразного до 10-го дня от появления сыпи.
Реконвалесценты (выздоравливающие) не опасны для окружающих.
Предметы обихода и обстановки, пищевые продукты в распространении вируса кори из-за малой устойчивости вируса участия не принимают.
Вирус передается через плаценту от матери плоду во время беременности.
Признаки заболевания:
Инкубационный период кори в среднем продолжается около двух недель, колеблется в пределах 7-28 дней. Чаще — 8-11 дней.
Первые признаки заболевания появляются на 8-12 день после заражения и характеризуются лихорадкой, недомоганием, насморком, кашлем, воспалением слизистой глаз. В это время на слизистой оболочке щек появляются белые пятна, окруженные каймой (пятна Филатова Коплика). На 13-14 день за ушами и на щеках появляются высыпания, которые распространяются на все лицо и шею. Сначала она появляется на теле, а затем—на руках и ногах. В период высыпания температура тела поднимается до 390С, нарастают симптомы интоксикации, усиливается насморк, кашель, светобоязнь, ухудшается сон. В течение 3-4х дней сыпь исчезает в той же последовательности, как и появлялась.
Смертельные случаи после развития инфекции связаны с осложнениями кори. По оценкам Всемирной организации здравоохранения. Каждые 15 секунд в мире от коревого энцефалита погибает 1 ребенок, в год погибает более 2 миллионов детей.
Иммунитет:
Перенесенная корь оставляет пожизненный иммунитет. Число повторных случаев заболеваний не превышает 0,5 – 1%.
Осложнения кори:
- Слепота
- Энцефалит (инфекция, приводящая к отеку головного мозга), происходит в 1 из 1000 случаев
- Менингиты, менингоэнцефалиты и полиневриты (в основном наблюдаются у взрослых)
- Инфекции дыхательных путей (пневмония)
- Корь может усугубить течение туберкулеза
- Тяжелая диарея (дегидратация)
- Отит
Корь у беременных женщин ведет к потере плода.
Группы риска
Невакцинированные дети раннего возраста
Взрослые не прошедшие вакцинацию
Невакцинированные беременные женщины
Профилактика
Изоляция больного, находящегося в заразном периоде, обязательна. Госпитализация – избирательная.
Дезинфекция в очагах из-за малой устойчивости вируса вне организма не проводится.
Специфического лечения, направленного на вирус кори, на сегодняшний момент, нет, поэтому необходимо своевременно принять меры профилактики данного заболевания. Единственным безопасным и эффективным средством профилактики является вакцинация. Прививают детей в возрасте 1 и 6 лет, взрослых до 55 лет.
Плановая иммунизация детей проводится в возрасте 1 год и 6 лет. Взрослых, не болевших корью ранее, не привитых или привитых против кори однократно, прививают в возрасте до 35 лет. До 55 лет включительно прививают взрослых, относящихся к группам риска (медицинские работники, работники образовательных организаций и пр.).
Для специфической профилактики кори используют живую коревую вакцину для подкожного введения.
Если прививка не была проведена вовремя или если нет информации о прививках, то она проводится взрослым также в 2 этапа с разницей в 3 месяца. После двукратного введения вакцины иммунитет формируется в 95% случаев.
Иммунизации против кори по эпидемическим показаниям подлежат лица, имевшие контакт с больным (при подозрении на заболевание), не болевшие корью ранее, не привитые, не имеющие сведений о прививках против кори, а также лица, привитые против кори однократно — без ограничения возраста.
Детям, не привитым против кори (не достигшим прививочного возраста или не получившим прививки в связи с медицинскими противопоказаниями или отказом от прививок), не позднее 5-го дня с момента контакта с больным вводится нормальный иммуноглобулин человека.
В связи со слабой реактогенностью коревой вакцины, поствакцинальные осложнения возникают крайне редко.
Сделайте прививку – это единственный способ защиты от кори.
Памятка о мерах профилактики бешенства
БЕШЕНСТВО — острое вирусное инфекционное заболевание, общее для человека и животных, которое в 100% случаев заканчивается смертью.
Заражение людей происходит через укусы, оцарапывание, ослюнение больным животным, а также при контакте с предметами, загрязненными инфицированной слюной.
Пострадавшие от укусов животными должны знать, что возбудитель бешенства может находиться в слюне больного животного за 10 дней до появления первых признаков заболевания. Из домашних животных источником заражения людей чаще всего становятся собаки и кошки, из диких — лисицы, волки, енотовидные собаки и различные грызуны.
Следует обратить внимание, что от укусов чаще страдают дети, которым необходимо избегать ненужных контактов с животными. Особые меры предосторожности следует принимать при контакте с дикими животными, в том числе грызунами, во время летнего отдыха на природе. Неправильное поведение зачастую приводит к различным осложнениям, тяжелым укусам, увечьям, угрожающим здоровью и жизни людей. Поэтому необходимо:
— обязательно проводить вакцинацию против бешенства домашних и сельскохозяйственных животных, особенно в случае выезда за город с домашними питомцами;
— приобретать животных только в специализированных организациях при наличии ветеринарного освидетельствования;
— избегать контактов с дикими животными при выходе на природу и безнадзорными животными в городской черте, не кормить их с рук, не гладить;
— не осуществлять самостоятельно забой и уничтожение павших сельскохозяйственных и домашних животных без ветеринарного освидетельствования;
— в случае получения укусов, ослюнений и при контакте с неизвестным животным незамедлительно обращаться за оказанием антирабической помощи;
— предупредить заболевание могут только антирабические прививки, проведенные как можно раньше с момента контакта с животными.
Бешенство человека можно предупредить только профилактическими прививками, эффективность которых зависит от срока обращения за медицинской помощью.
В целях профилактики бешенства все пострадавшие от укусов, оцарапывания и ослюнения животным и для проведения курса антирабических прививок должны немедленно обратиться за медицинской помощью в травматологический пункт (или к врачу хирургу) по месту жительства.
Памятка по профилактике педикулёза
Педикулез (вшивость) — это паразитарное заболевание кожи возбудителем которого является человеческая вошь – мелкое насекомое, паразитирующее на коже и одежде. Проявляется педикулез, в основном, зудом в месте укусов вшей (зуд кожи головы, зуд в области половых органов).
Причины возникновения педикулеза.
Как правило, педикулез развивается при неблагоприятных условиях внешней среды (большие коллективы людей, отсутствие элементарных гигиенических условий, низкий культурный и экономический уровень общества). Иногда вшивость возникает и у чистоплотных людей при контакте с зараженным вшами человеком.
Как правило, заражение вшами происходит через расчески, головные уборы, щетки для волос. Также возможен и переход паразита с одного человека на другого.
Основные симптомы и признаки педикулеза:
От момента заражения вшами (педикулезом) до первых признаков болезни может пройти несколько недель.
Основными симптомами и признаками педикулеза являются:
- Кожный зуд в месте укуса вши.При головном педикулезе наиболее часто больных беспокоит зуд кожи головы (за ушными раковинами, в области висков и затылка). При головном педикулезе зуд у больных слабой интенсивности, иногда пациенты жалуются лишь на небольшой дискомфорт в области укуса вшей.
- Сыпь как симптом вшей.Как правило, сыпь при педикулезе проявляется спустя несколько дней после укусов вшей. Для головного педикулеза характерны пятна красного цвета по периферии волосистой части головы.
- Расчёсы (экскориации). При длительном течении педикулеза из-за зуда больной расчесывает участки кожи покусанные вшами. Как правило, на месте расчесов при вшивости появляются гнойные корочки.
- Наличие гнид в волосах.Наличие гнид на волосах это один из неопровержимых признаков вшей. Гниды выглядят как маленькие (2-3 мм) серебристые пузырьки прикрепленные к волосам. Гниды могут быть живыми и мертвыми. Мертвые гниды обычно имеют тусклую окраску.
Осложнения при педикулезе:
Вторичная бактериальная инфекция (пиодермия) на коже головы, заушных областей, лица, импетиго (импетиго это заболевание, для которого характерно наличие поверхностных пузырьково-гнойничковых высыпаний на коже);
Блефарит, конъюнктивит;
Лимфаденит;
Сыпной тиф – вши являются переносчиками сыпного тифа;
Сепсис.
Профилактика педикулеза:
Профилактика педикулеза заключается в соблюдении гигиенических мер.
Соблюдение личной гигиены. Необходимо регулярно менять белье и одежду (не реже 2-х раз в неделю). Также важно постоянно стирать постельное белье при высокой температуре (следует избегать чужих постельных принадлежностей). Следует тщательно проглаживать одежду (особенно в области швов). Профилактические мероприятия в коллективах (детских садах, школах, студенческих общежитиях) должно осуществляться воспитателями и врачами прикрепленными к детскому учреждению.
При обнаружении головных вшей их вычесывают частым гребнем, соблюдая осторожность, чтобы не рассеять паразитов. Для уничтожения вшей у взрослого населения и детей рекомендуются педикулецидные и овоцидные средства, которые продаются в аптеках.
Индивидуальная профилактика сводится к регулярному мытью тела со сменой нательного и постельного белья, периодическому осмотру детей дома, а также в детских коллективах, контрольному осмотру белья на педикулез при неудовлетворительных санитарно-бытовых условиях (длительное пребывание в пути); предупреждение контакта с завшивленными людьми.
Если Вы узнали о случае педикулеза в школе, попросите вашего ребенка:
- не меняться одеждой со своими друзьями, особенно шарфами и шапками;
- пользоваться только своей расческой для волос и заколками;
- в бассейне прятать волосы под шапочку;
- не пользоваться чужим полотенцем.
Если все–таки Ваш ребенок заразился вшами, примите меры личной профилактики:
- проверьте всех членов семьи в тот же день, как обнаружили педикулез у Вашего ребенка;
- прокипятите и прогладьте утюгом белье, которое носит и на котором спит ребенок;
- пропылесосьте дом и машину.
Будьте внимательны к себе и окружающим!
Будьте здоровы!
Вирусные кишечные инфекции (ротавирусная, энтеровирусная, норовирусная инфекции и др.) являются группой острых инфекционных заболеваний, для которых характерны признаки общей интоксикации и преимущественное поражение желудка и тонкого кишечника или их сочетание, т. е. гастроэнтерит или энтерит. Гастроэнтериты вирусной этиологии широко распространены во всех странах мира.
Для ротавирусной инфекции характерна повышенная заболеваемость в зимнее время года, что объясняется лучшим сохранением вируса при низких температурах. Инкубационный период от момента заражения до начала появления клинических симптомов от 1 до 5 дней. Часто у заболевших отмечается рвота, которая является многократной, продолжается до трёх дней, подъём температуры, понос. У многих детей возможно сочетание кишечных расстройств с катаральными явлениями (заложенность носа, гиперемия зева, кашель и т.д.).
Норовирусы поражают население всех возрастных групп, часто возникают вспышки норовирусного гастроэнтерита среди детей школьного возраста, взрослых и пожилых людей в весенне-осенний и зимний период. Норовирусы обладают высокой устойчивостью по отношению к физическим и химическим воздействиям, могут длительно сохранять инфекционные свойства (до 28 дней и более) на различных видах поверхностей. Инкубационный период составляет 12-48 часов, продолжительность заболевания — от 2 до 5 дней.
Для энтеровирусной инфекции характерна весенне-летняя сезонность, в клинике- лихорадка, которую сопровождает диарея, боли в животе, метеоризм и рвота. Нужно обратить внимание на то, что у детей эти симптомы проявляются вместе с отеком носоглотки. Дети раннего возраста выздоравливают в течение одной-двух недель, дети старше – в течение нескольких дней.
Энтеровирусы, в большинстве случаев вызывают скрытую инфекцию или слабо выраженные симптомы различных заболеваний. Однако они могут проявляться в виде серозных менингитов, эпидемических миалгий (болей в мышцах), миакардитов, герпетических ангин, эпидемических геморрагических конъюктивитов, респираторных и желудочно-кишечных расстройств, также лихорадочных заболеваний.
Источником возбудителей вирусных инфекций является больной человек или вирусоноситель (без клинических проявлений).
Механизм передачи возбудителя – фекально-оральный (алиментарный), т.е. вирус попадает в наш организм через рот, посредством следующих путей передачи:
- контактно-бытового: грязные руки, предметы быта, детские игрушки и соски, загрязненные возбудителем;
- водного: при употреблении некипяченой воды, т.к. основная её масса, не подвергается специальной очистке от вирусов;
- пищевого: овощи, фрукты, молоко и молочные продукты, загрязненные вирусом при переработке, реализации или хранении.
Чтобы защитить себя, своих детей и близких от заболевания вирусным гастроэнтеритом, необходимо соблюдать следующие рекомендации:
- Соблюдать элементарные правила личной гигиены: тщательно мыть руки с мылом, особенно после посещения туалета, перед и вовремя приготовления пищи, перед едой, после прихода домой с улицы, следить за чистотой рук детей. С малых лет проводить гигиеническое воспитание своих детей.
- Воду из водопроводной сети и колодца пить только после предварительного кипячения, отдавать предпочтение бутилированной воде. Сырое молоко для всех членов семьи, особенно для маленьких детей, нужно обязательно кипятить.
- Тщательно мыть овощи и фрукты под проточной водой, затем обдавать кипячёной, особенно для маленьких детей. Обязательно нужно мыть фрукты, которые чистятся: апельсины, бананы, мандарины. В противном случае, микробы, засевшие на кожуре, обязательно попадут в рот.
- Не употреблять продукты сомнительного происхождения, с истекшим сроком годности.
- Правильно термически обрабатывать продукты, соблюдать технологию приготовления пищи.
- Обмывать горячей водой индивидуальные упаковки с йогуртом, соком, которые даете детям. На упаковке могут быть вирусы.
- Выделить разделочный инвентарь (ножи и доски) отдельно для сырых и готовых продуктов.
- Не допускать соприкосновения готовых продуктов и не прошедших термическую обработку, т.е. соблюдать товарное соседство продуктов в холодильнике.
- Чайную, столовую посуду и емкости, где хранились продукты, тщательно мыть с моющим средством, затем обдать кипятком и просушивать.
- Следить за гигиеной жилого помещения, за чистотой предметов обихода: игрушки, дверные ручки, спусковые краны унитазов.
- Следить за состоянием здоровья всех членов семьи, в случае заболевания изолировать больного, обеспечив его индивидуальным бельем и посудой, и обратиться за медицинской помощью в лечебное учреждение.
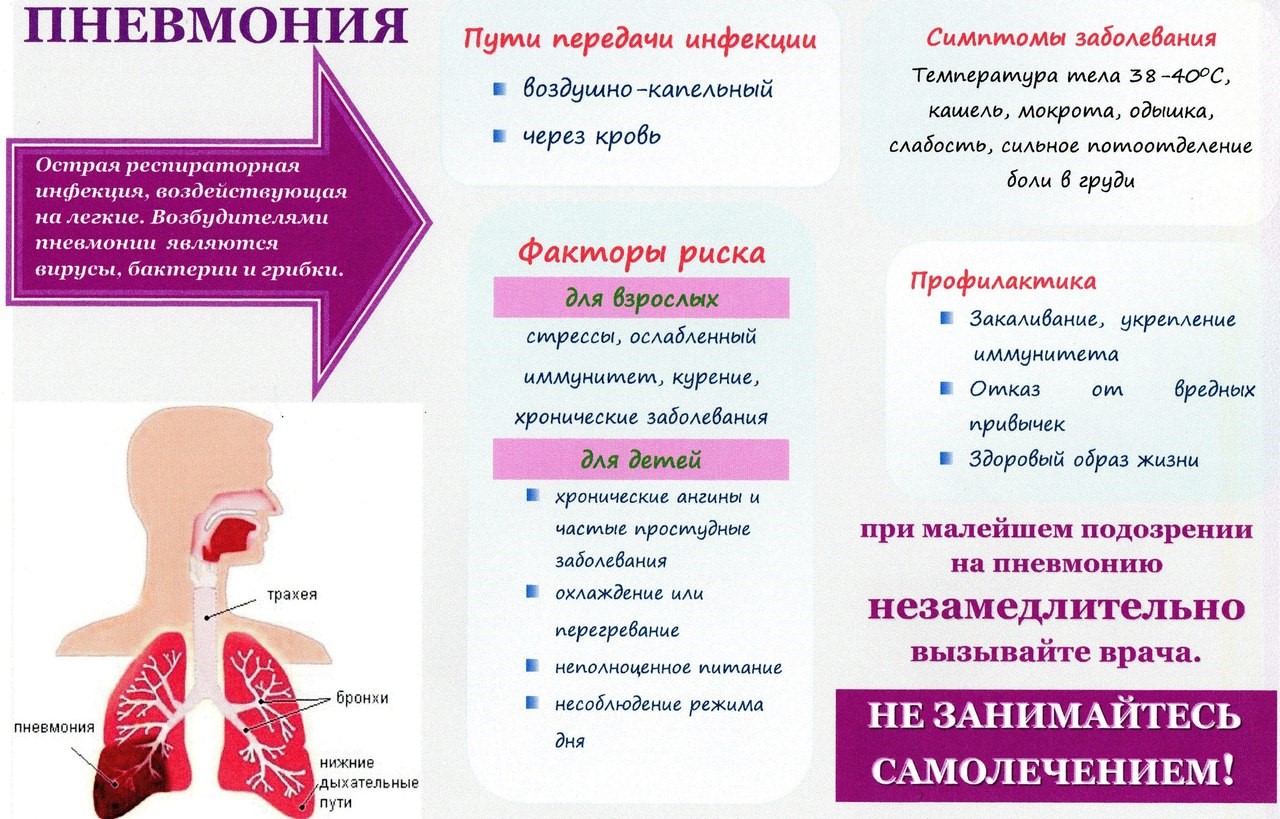 Внебольничная пневмония относится к наиболее распространенным острым инфекционным заболеваниям. Эта инфекционная болезнь начинается вследствие общего ослабления организма.
Обычно рост заболеваемости внебольничными пневмониями наблюдаются в период подъема заболеваемости ОРВИ и гриппом, но заболеваемость может регистрироваться в любое время года.
Внебольничная пневмония — воспалительное заболевание легких, которое возникает вне условий стационара (больницы) или выявляется в первые двое суток после госпитализации.
Причины возникновения внебольничной пневмонии:
Чаще всего возбудителями внебольничной пневмонии являются пневмококки. Однако болезнь может возникнуть при инфицировании другими бактериями, вирусами и простейшими. Микроорганизмы, вызывающие внебольничные пневмонии, могут проникнуть в организм человека в домашних условиях, во время контакта с окружающей средой, в момент пребывания в местах и учреждениях с большим скоплением народа, через верхние дыхательные пути (при кашле, разговоре, чихании).
Симптомы пневмонии
Внебольничная пневмония относится к наиболее распространенным острым инфекционным заболеваниям. Эта инфекционная болезнь начинается вследствие общего ослабления организма.
Обычно рост заболеваемости внебольничными пневмониями наблюдаются в период подъема заболеваемости ОРВИ и гриппом, но заболеваемость может регистрироваться в любое время года.
Внебольничная пневмония — воспалительное заболевание легких, которое возникает вне условий стационара (больницы) или выявляется в первые двое суток после госпитализации.
Причины возникновения внебольничной пневмонии:
Чаще всего возбудителями внебольничной пневмонии являются пневмококки. Однако болезнь может возникнуть при инфицировании другими бактериями, вирусами и простейшими. Микроорганизмы, вызывающие внебольничные пневмонии, могут проникнуть в организм человека в домашних условиях, во время контакта с окружающей средой, в момент пребывания в местах и учреждениях с большим скоплением народа, через верхние дыхательные пути (при кашле, разговоре, чихании).
Симптомы пневмонии
- повышение температуры тела, озноб;
- кашель (сухой, либо влажный с отделением мокроты);
- одышка – ощущение затруднения при дыхании;
- боли в грудной клетке при дыхании;
- увеличение в крови показателя лейкоцитов – воспалительных клеток.
- резкая слабость,
- отсутствие аппетита,
- боли в суставах,
- диарея (понос),
- тошнота и рвота,
- тахикардия (частый пульс),
- снижение артериального давления.
- Соблюдайте гигиену рук. Мойте руки водой с мылом как можно чаще, особенно после кашля или чихания. Также эффективными являются средства для обработки рук на основе спирта.
- Прикрывайте рот и нос бумажной салфеткой во время кашля или чихания. Если у вас нет салфетки, при кашле или чихании прикрывайтесь локтем или плечом, а не руками.
- Оставайтесь дома, если вы или ваш ребенок переболели, в течение, по крайней мере, 24 часов после того, как температура спала или исчезли её симптомы (и больной при этом не принимал жаропонижающих средств). Для предотвращения распространения вируса заболевший школьник должен оставаться дома.
- Все члены семьи должны сделать прививку от сезонного гриппа, как только поступит соответствующая вакцина.
- При первых признаках респираторного заболевания необходимо обратиться к врачу.
- Необходимо здоровое полноценное питание с достаточным содержанием белков, микроэлементов и витаминов (ежедневно в рационе должны быть свежие овощи, фрукты, мясо, рыба, молоко и молочные продукты).
- В холодное время года нужно одеваться по погоде, избегать переохлаждений, а в летнее — сквозняков.
- Следует соблюдать режимы проветривания и влажной уборки в помещениях.
- В период подъема заболеваемости гриппом рекомендуется избегать контакта с больными людьми, использовать маску для защиты органов дыхания, воздержаться от посещения мест с большим скоплением людей.
- Важно помнить, что если вы хотите оградить себя и детей от болезни, следите за своим здоровьем, ведь зачастую родители являются источником инфекции для ребенка, особенно при тех заболеваниях, которые передаются при тесном контакте (микоплазменная инфекция, стафилококк, многие вирусные инфекции).





 ) появится
) появится 